Hautärzte am Bach:
Diagnostik und Therapie für die Haut.
Über die klassischen Leistungen der Dermatologie hinaus zeichnet sich unsere Gemeinschaftspraxis in Bielefeld durch vier Behandlungsschwerpunkte aus:
-
Dr. med. Klaus Biel
Viktor Reimer
Dr. med. Lars Kretzschmar
- Hautärzte am Bach
- Sprechzeiten
- Mo: 07.30 - 12.30 & 14.30 - 17.45 Uhr
- Di: 07.30 - 12.30 & 14.30 - 17.45 Uhr
- Mi: 07.30 - 13.00 Uhr
- Do: 07.30 - 12.30 & 14.30 - 17.45 Uhr
- Fr: 07.30 - 13.00 Uhr
(Behandlungen nur nach telefonischer Terminvereinbarung)
- Rezeptvergabe per E-Mail
Sie benötigen ein neues Rezept? Neben einer telefonischen Bestellung können Sie Rezepte gerne per E-Mail bei uns bestellen: info@hautaerzte-am-bach.de
Bitte beachten Sie, dass Sie hierbei nur Folgerezepte bzw. Wiederholungsrezepte anfordern können. Medikamente, die Sie noch nie von uns erhalten haben, dürfen wir Ihnen erst nach einem persönlichen Gespräch mit uns ausstellen.
Online Terminvergabe
zur Hautkrebsvorsorge
Wir bieten Ihnen die Möglichkeit, online einen Termin zur Hautkrebsvorsorge mit uns zu vereinbaren.
Hautärzte am Bach
Ihre Schwerpunktpraxis für operative und ästhetische Dermatologie
Wir „Hautärzte am Bach“ sind eine Hautarztpraxis in Bielefeld. Über die klassischen Leistungen der Dermatologie hinaus zeichnet sich unsere Gemeinschaftspraxis durch vier Spezialgebiete aus: Die operative Dermatologie, die ästhetische Dermatologie, die Laser-Therapie sowie die Venenheilkunde, hierbei insbesondere die Therapie von Krampfadern.
Als erfahrene Fachärzte bieten wir Ihnen seit über zwei Jahrzehnteneine innovative Diagnostik und moderne Therapiemethoden an.

Klassische Dermatologie
- Akne
- Ekzem
- Allergische Hauterkrankungen
- Psoriasis / Schuppenflechte
- Infektiöse Dermatosen

Unser Ärzte-Team
Die Hautarzt-Praxis „Hautärzte am Bach“ besteht aus drei erfahrenen Fachärzten. Wir, die Fachärzte Dr. med. Klaus Biel, Viktor Reimer und Dr. med. Lars Kretzschmar, sind spezialisiert auf die operative Dermatologie, die ästhetische Dermatologie, die Laser-Therapie und die Venenheilkunde.
Sie können auf unsere Hilfsbereitschaft, unsere Leidenschaft und unsere Expertise zählen, denn wir arbeiten schon seit 2005 in unserer heutigen Konstellation zusammen. Nach und nach haben wir uns mit unserer dermatologischen Praxis auf die oben genannten Schwerpunkte – unsere Kernkompetenzen – konzentriert.

Dr. med. Klaus Biel
Facharzt für Haut- und Geschlechtskrankheiten, Venenleiden, Allergologie, Naturheilverfahren, Akupunktur

Dr. med. Lars Kretzschmar
Facharzt für Haut- und Geschlechtskrankheiten,
Venenleiden, Allergologie
Bielefelder Altstadt
Unsere Praxis liegt inmitten der schönen Bielefelder Altstadt. Somit sind wir, die Hautärzte am Bach, schnell und einfach zu erreichen. Rufen Sie uns bitte an, und vereinbaren Sie einen Termin.
Wir freuen uns auf Sie!
Unser Praxis-Team
Unser freundliches und kompetentes Praxis-Team ist jederzeit gerne für Sie da. Unsere Arzthelferinnen nehmen sich gerne Ihrer Fragen oder Anliegen an.
Können wir etwas für Sie tun? Lassen Sie es uns bitte wissen!

Ich arbeite am Empfang und habe gerne mit Menschen zu tun!
Gianna Ayguen
Medizinische Fachangestellte

Warum ich gerne bei den Hautärzten am Bach bin? Ganz einfach: Ich arbeite im OP und in der ästhetischen Abteilung – und hier bleibe ich auch gerne, solange ich noch nicht im Lotto gewonnen habe!
Silke Weber
Medizinische Fachangestellte

Ich liebe meinen Beruf und habe mit meinen Kolleginnen viel Spaß hier. Auch meine Chefs sind nett und korrekt. Was mich antreibt, sind die Herausforderungen. Ich möchte alle neuen, ungewohnten Aufgaben bestmöglich meistern. Ich arbeite gerne bei den Hautärzten, weil ich mich mit der Kosmetik hier selbst gut verwirklichen kann.
Ina Butwilowski
Kosmetikerin

Ich arbeite seit über 30 Jahren in diesen Räumen: Kein Tag gleicht dem anderen, ich freue mich über die Abwechslung.
Christine Möller
Medizinische Fachangestellte

Die Gemeinschaftspraxis hat mir gleich von Anfang an gut gefallen. Wir haben hier echt ein super cooles Team. Die Arbeitsatmosphäre ist wirklich angenehm!
Marie Frenkler
Auszubildende zur Medizinischen Fachangestellten

Bahar Kaygusuz
Auszubildende zur Medizinischen Fachangestellten

Wasiliki Chizanoglou
Auszubildende zur Medizinischen Fachangestellten
Unsere Behandlungsmethoden
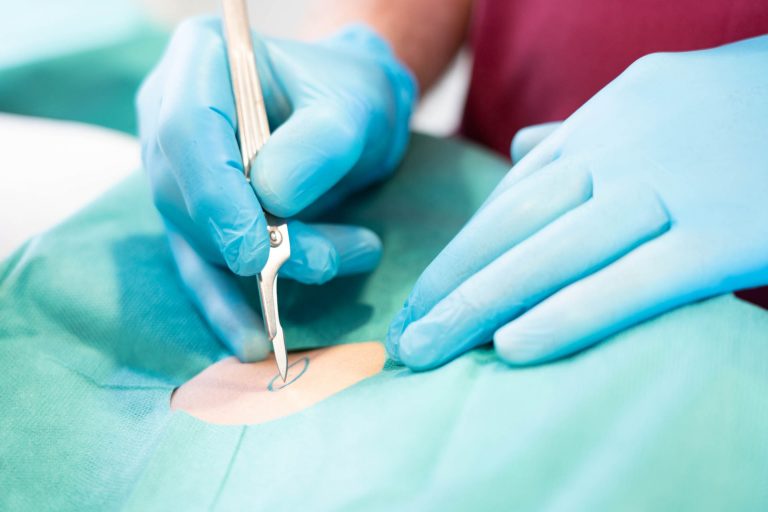
Operative Dermatologie
- Modern & Zertifiziert.
Die operative Dermatologie ist seit vielen Jahren Schwerpunkt unserer Hautarztpraxis. Als langjährig erfahrene Spezialisten unseres Fachs können wir auch aufwändigere Operationen ambulant durchführen, wodurch ein stationärer Aufenthalt vermieden werden kann. Bei den operativen Eingriffen sind wir in Bielefeld eine etablierte Adresse. Für unsere Operationen stehen Ihnen moderne, zertifizierte OP-Räume zur Verfügung – direkt in unserer Praxis.
Erwägen Sie eine dermatologische Operation? Sprechen Sie uns an – wir beraten Sie gerne und umfassend über die Art des Eingriffs.
Behandlung von gutartigen und bösartigen Hauttumoren
Lassen Sie regelmäßig Ihre Haut im Rahmen unseres Hautkrebs-Screening untersuchen. So können wir auffällige Hautveränderungen entdecken, die prophylaktisch oder kurativ entfernt werden sollen.
In unserer Hautarztpraxis führen wir seit Jahren erfolgreich dermatologische Behandlungen von gut- und bösartigen Tumoren durch. Dabei setzen wir alles daran, um ein optimales und ästhetisch einwandfreies Behandlungsergebnis zu erzielen.
Folgende ambulante Operationen bieten wir an:
- Weißer Hautkrebs (Basaliom/Plattenepithel-Karzinom)
- Schwarzer Hautkrebs (Melanom)
- Vorstufen von weißem Hautkrebs
- Erhabene, meist hautfarbene Muttermale
- Stielwarzen bzw. Fibrome
- Alterswarzen
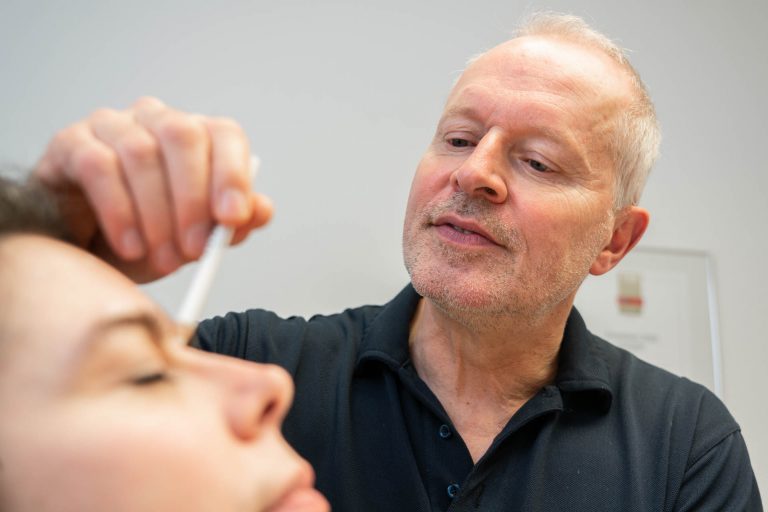
Ästhetische Dermatologie
- Weniger ist mehr.
Wer wünscht sich nicht, sich in seiner Haut wohl zu fühlen? Wer möchte nicht, dass das Äußere den inneren Werten entspricht? Ein jugendlicher, aktiver Charakter möchte, dass sich genau diese Eigenschaften auf der Haut widerspiegeln. Ein gepflegter Charakter möchte genau diese Eigenschaften präsentieren. Wir als Experten der ästhetischen Dermatologie wissen, was möglich und was sinnvoll ist. Wir beraten Sie gerne und tragen zu einer realistischen Erwartungshaltung bei. Als Schwerpunktpraxis für dermatologische Ästhetik helfen wir Ihnen, dass Sie sich in Ihrer Haut wohlfühlen.
Möchten Sie etwas an Ihrer Haut optimieren – störende Falten, Altersflecken oder unerwünschte Behaarung? Wenden Sie sich bitte an uns – wir klären Sie umfassend über die verschiedenen Behandlungsmöglichkeiten auf.
Botox®
Ein schönes Lachen kann verzaubern. Häufig aber führt eine ausgeprägte Mimik, wie sie beim angestrengten Arbeiten oder bei zu greller Sonne auftritt, zu unschönen Mimikfalten (Zornesfalten, Stirnfalten, Krähenfüße). Mit Botulinum, kurz Botox®, sorgen wir zuverlässig und schnell für eine muskelentspannende Wirkung mit maximaler Faltenreduktion. Durch eine individuelle Dosierung können wir erreichen, dass das Gesicht natürlich und entspannt wirkt. Haben Sie keine Angst vor einem „frozen face“: Das gibt es bei uns nicht. Unser Motto heißt immer „weniger ist mehr“.
Fadenlifting
Sie möchten Ihre Wangen liften, oder Ihre Augenpartie straffen lassen? Als Experten der ästhetischen Dermatologie empfehlen wir Ihnen ein Fadenlifting. Hierbei handelt es sich um ein minimalinvasives nebenwirkungsarmes Verfahren. Mithilfe der besonders gut verträglichen PDO-Fäden können wir für einen frischeren, natürlichen Look sorgen.
Lidstraffung / Blepharoplastik
Wirken Sie müde oder abgespannt? Der Alterungsprozess rund um die Augen lässt sich nicht komplett stoppen, aber wir können ihn deutlich abmildern. Mittels einer Oberlidstraffung (Blepharoplastik) lassen sich offene, wache Augen und damit ein frischeres Erscheinungsbild erreichen. Kleinere Eingriffe wie Korrekturen bei Schlupflidern führen wir in unserer operativen Ästhetik seit Jahren durch.
Sprechen Sie uns darauf an, wir beraten Sie gerne.
Dermatologische Laser-Therapie
- Haarentfernung, Faltenglättung oder Abtragung von Muttermalen
Unsere Hautarztpraxis in Bielefeld hat sich auf die dermatologische Laser-Therapie spezialisiert. Durch unsere langjährige praktische Erfahrung sowie unsere innovativen Laser-Technologien können wir gute Behandlungsresultate erzielen. Dabei bleibt Ihre Haut weitestgehend geschont.
Unsere vielfältigen Laser-Systeme ermöglichen es, präzise und kontrolliert zu arbeiten. Ob Haarentfernung, Faltenglättung oder Abtragung von Muttermalen – die Laser-Therapie eignet sich für unterschiedlichste Bereiche und ist weitestgehend risikoarm.
Sie interessieren sich für die Laser-Therapie? Vertrauen Sie sich uns an – wir informieren Sie über alle Vor- und Nachteile.
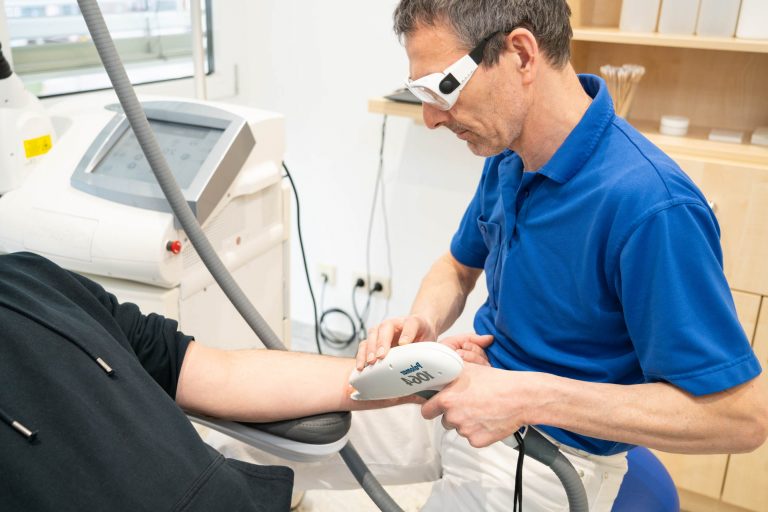
Haarentfernung
Störende oder unerwünschte Behaarung im Gesicht oder am Körper entfernen wir schmerzarm, schnell und lückenlos. Dabei arbeiten wir mit einem hochleistungsfähigen, zertifizierten Dioden-Laser. Dieser hat gegenüber der IPL-Technologie den Vorteil einer höheren Gewebeeindringtiefe und erzielt daher bedeutend bessere Ergebnisse.
Wir verfügen über Behandlungsköpfe zur großflächigen Enthaarung. Ein kompletter Rücken kann beispielsweise innerhalb von 20 Minuten lückenlos behandelt werden. Die Laser-Therapie mit dem Dioden-Laser ist in der Regel nebenwirkungsarm und sorgt für eine dauerhafte Haarentfernung.
Couperose
Leiden Sie unter feinen roten Äderchen im Gesicht? Die flächigen Rötungen oder „geplatzten Äderchen“ auf den Wangen, auch Couperose genannt, sind harmlose Hauterscheinungen, die häufig als störend empfunden. Mittels IPL-Technologie (hochenergetische Blitzlampe) können wir Ihre Couperose erfolgreich und schonend behandeln.
Altersflecken
Die Laser-Therapie gilt unter Dermatologen als die wirksamste Methode, um oberflächliche gutartige Pigmentflecken zu entfernen. In unserer Hautarztpraxis in Bielefeld behandeln wir störende Alters- oder Sonnenflecken nebenwirkungsarm, dauerhaft und effektiv mit modernster Laser-Technik oder IPL-(Blitzlampen)-Technologie.
Alterswarzen
Leiden Sie unter vermehrt auftretenden, bräunlichen und tastbaren Hautveränderungen – sogenannten Alterswarzen? Wir können Ihnen helfen. Nach gesicherter Diagnose entfernen wir gutartige Alterswarzen schonend und narbenfrei mittels Laser-Technik.
Faltenglättung
Stören Sie Falten in Ihrem Gesicht, beispielweise unter den Augen? Neben Botox® und Hyaluronsäure setzen wir auch gerne Laser zur Faltenreduktion ein. Unsere auf innovative Laser-Medizin spezialisierte Hautarztpraxis hilft Ihnen, störende Falten und andere unregelmäßige Hautbilder effektiv mittels ablativer (CO2) – und nicht-ablativer Laser zu behandeln.
Sprechen Sie uns an, wir beraten Sie gerne.
Besenreiser
Für viele sind sie ein kosmetisches Problem. Besenreiser sind rötlich bis bläulich durch die Haut schimmernde kleine „ausgeleierte“ Äderchen an den Beinen. Harmlos, aber unschön. Bei der Laser-Therapie führt die Wärmeeinwirkung dazu, dass die Besenreiser langsam verschwinden. Wir benötigen meist 2-3 Sitzungen, um den gewünschte Behandlungserfolg zu erzielen.
Sprechen Sie uns gerne darauf an.
Venenheilkunde
- Phlebologie
Unsere Hautarztpraxis in Bielefeld ist Schwerpunktpraxis für Venenheilkunde. Als auf die Phlebologie spezialisierte Fachärzte kümmern wir uns um Ihre Venenbeschwerden. Im Rahmen der Ultraschall-Diagnostik klären wir Sie umfassend über Ihren Befund und die verschiedenen Behandlungsmöglichkeiten auf.
Seit Jahren können wir bei Venen-Erkrankungen wie Krampfadern oder aber bei Besenreisern gute Therapieresultate erzielen. Sollte ein operativer Eingriff notwendig sein, führen wir diesen gerne ambulant in örtlicher Betäubung oder Kurznarkose durch.
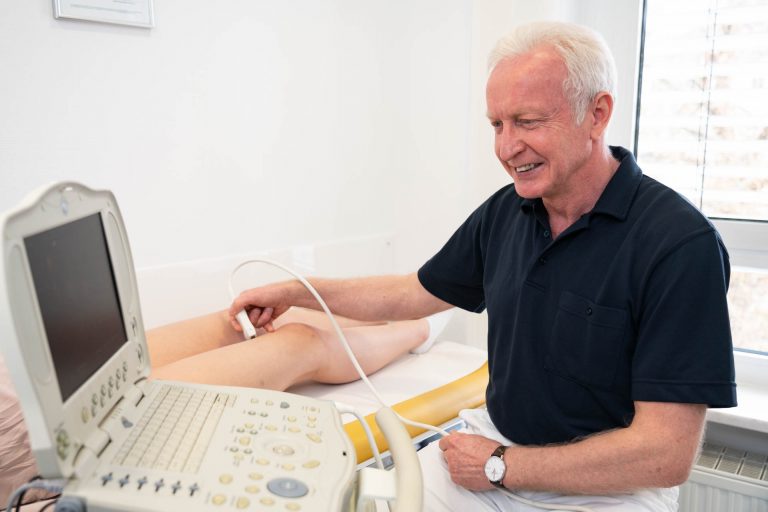
Operative Methoden
Vor einer möglichen Operation von Krampfadern oder Besenreisern verschaffen wir uns ein genaues Bild über Ihren Venenzustand. Die Untersuchung dauert nicht lange und ist für Sie ungefährlich und schmerzfrei. Hierfür verwenden wir moderne, nicht-invasive Verfahren (Ultraschall, Duplex-Sonografie, LRR, VVP). Bei Krampfadern führen wir ambulante Operationen direkt in unserer Praxis oder im „ambulanten Operationszentrum“ in Bielefeld-Dornberg durch, z.B. das klassische Stripping oder das innovative VNUS-Closure-Verfahren.
VNUS Closure
Als schonende, innovative Alternative zum herkömmlichen Venen Stripping bieten wir Ihnen die minimal-invasive Laser- oder Radiofrequenzmethode an: VNUS Closure. Die patientenschonende Venenbehandlung über Wärmeimpulse mittels kontrollierter Radiowellenenergie macht das Ziehen der Krampfader überflüssig. Für das moderne und einfache Verfahren ist keine Vollnarkose notwendig, eine örtliche Betäubung reicht.
Schaumsklerosierung
Ein sehr wirksames und wenig schmerzhaftes Verfahren zum Entfernen von kleineren Krampfadern oder retikulären Varizen ist die Schaumsklerosierung. Hierbei spritzen wir, teilweise unter Ultraschall-Kontrolle ein aufgeschäumtes Verödungsmittel in die Vene, um diese gezielt zu verschließen.
Laser gegen Besenreiser
Besenreiser sind rötlich bis violett schimmernde, feinverästelte Äderchen an den Beinen. Sie sind harmlos, stören aber häufig aus ästhetischen Gründen. In unserer Hautarztpraxis in Bielefeld behandeln wir Ihre Besenreiser mittels Laser-Therapie.
OnlineDoctor
Innerhalb von 48 Stunden, oft aber schon deutlich früher, erhalten Sie seine fachärztliche Erst-Einschätzung zu Ihrem Hautproblem. Dank seiner Handlungsempfehlung wissen Sie, was Sie tun können.
Der OnlineDoctor ist eine Individuelle Gesundheitsleistung (IGeL). Bereits über die Hälfte der gesetzlichen Versicherer sowie alle privaten Krankenkassen übernehmen die Kosten der Online-Beratung, mit Ausnahme der Abklärung von Muttermalen.

